Giữa lúc tình hình dịch bệnh COVID-19 diễn biến ngày càng phức tạp và khó lường, thông tin Việt Nam sắp nhập khẩu lô vaccine COVID-19 đầu tiên để đối phó với căn bệnh mới nguy hiểm này khiến người người nhà nhà đều xôn xao. Vậy đâu là những điều mà bạn cần biết về “viên đạn thần kỳ” này? Hãy cùng tìm hiểu qua bài viết dưới đây nhé.
Bạn đang đọc: Việt Nam sắp nhập vaccine COVID-19, bạn đã biết gì về loại vaccine này?
Cả thế giới đang chạy đua từng ngày để tạo ra vaccine ngừa COVID-19, trong đó có Việt Nam. Chắc hẳn nhiều người đã nghe nói về loại vaccine mang tên Nano Covax đang được các nhà khoa học nước ta nghiên cứu. Với những kết quả thử nghiệm khả quan cho tới thời điểm này, có thể chúng ta sẽ tự sản xuất được vaccine “nhà làm” vào khoảng cuối năm 2021.
Tuy nhiên dịch COVID-19 lại bùng phát dữ dội và diễn biến khó lường trong những ngày vừa qua, buộc chúng ta phải có biện pháp đối phó nhanh chóng tức thời. Do đó Bộ Y tế đã quyết định nhập ngay vaccine từ nước ngoài với số lượng 204.000 liều. Theo kế hoạch, ngày 28/2 lô vaccine đầu tiên này sẽ được đưa về Việt Nam.
Vậy bạn đã tìm hiểu những thông tin cần biết về vaccine này chưa? Hãy cùng khám phá ngay bây giờ nhé!
1. Vaccine này do hãng nào sản xuất?

Hiện nay trên thế giới có rất nhiều loại vaccine được nghiên cứu chế tạo ở nhiều giai đoạn khác nhau, trong số đó có một vài cái tên đã cho kết quả thử nghiệm tốt trên người. Vaccine COVID-19 mà Việt Nam sắp nhập là sản phẩm của hãng dược AstraZeneca (liên doanh Anh và Thụy Điển) phối hợp với Đại học Oxford sản xuất.
Còn được biết đến với ký hiệu AZD1222, vaccine này đã được thử nghiệm lâm sàng với hiệu quả miễn dịch chống lại COVID-19 là 82,4%. Đây là con số khá ấn tượng, cao hơn tiêu chí của Tổ chức Y tế Thế giới, bởi theo cơ quan này chỉ cần hiệu quả cao hơn 50% là vaccine đã đáp ứng được yêu cầu để sử dụng rộng rãi trong việc tiêm ngừa.
2. Vaccine này giúp cơ thể chống lại virus như thế nào?
Để hiểu cách thức “làm việc” của vaccine, trước hết chúng ta cần biết sơ qua về cơ chế hoạt động của hệ miễn dịch khi có tác nhân gây bệnh tấn công cơ thể.
Các tế bào bạch cầu là đội quân được huy động để chiến đấu với vi khuẩn, virus khi chúng xâm nhập. Trong đó hai loại bạch cầu đóng vai trò quan trọng nhất được gọi là lympho B và lympho T. Nhiệm vụ của chúng là tạo ra kháng thể, tức các phân tử có khả năng gắn vào mầm bệnh và vô hiệu hóa làm mất độc lực của chúng.
Loại vaccine của AstraZeneca mà chúng ta sắp sử dụng có tác dụng kích thích hệ miễn dịch tạo nhiều kháng thể và cả hai loại tế bào lympho như vừa nêu. Các tế bào này không chỉ giúp tiêu diệt virus SARS-CoV-2 trong hiện tại mà còn có khả năng “ghi nhớ” để tiếp tục kích hoạt các phản ứng giúp cơ thể phát hiện và “xử lý” virus nếu bị nhiễm lại những lần sau (hiện tượng được gọi là “trí nhớ miễn dịch”).
Các báo cáo kết quả nghiên cứu và thử nghiệm của hãng cho biết vaccine này có hiệu quả sinh miễn dịch tốt và lại ít tác dụng phụ đối với người cao tuổi. Cho đến nay các nhà khoa học chưa ghi nhận phản ứng nghiêm trọng nào ở những người được tiêm trong quá trình thử nghiệm.
3. Vaccine COVID-19 được tiêm như thế nào?
Cũng như nhiều loại vaccine ngừa bệnh khác, vaccine của AstraZeneca cần 2 lần tiêm để đạt hiệu quả tối ưu như mong muốn. Mũi đầu tiên để cơ thể làm quen với mầm bệnh và tạo ra kháng thể ban đầu tương thích với chúng. Tuy nhiên lượng kháng thể này rất ít và không đủ đánh bại virus nếu chúng xâm nhập cơ thể sau đó. Do vậy cần tiêm nhắc lại mũi thứ hai để kích thích hệ miễn dịch sản sinh thật nhiều kháng thể đủ sức phòng bệnh.
Thời gian cách nhau giữa hai mũi tiêm sẽ thay đổi tùy từng loại vaccine khác nhau ngừa các bệnh khác nhau. Đối với vaccine COVID-19 của AstraZeneca, khoảng cách này là 4 đến 12 tuần để cơ thể tạo được miễn dịch mạnh nhất chống lại căn bệnh này. Vaccine được tiêm trong cơ (tiêm bắp) với lượng là 0,5ml mỗi liều.
4. Vì sao Việt Nam chọn loại vaccine này để tiêm ngừa COVID-19?
Mặc dù hiện nay có rất nhiều hãng dược và nhà cung cấp có thể bán vaccine cho các nước, nhưng vaccine của AstraZeneca có một số ưu điểm phù hợp với điều kiện của nước ta, do đó Bộ Y tế mới quyết định nhập khẩu để sử dụng.
Thứ nhất là khâu bảo quản khá thuận tiện. Đa số các vaccine ngừa các bệnh khác cần được lưu trữ ở nhiệt độ thấp của tủ lạnh, khoảng 2 đến 8 độ C. Khi vận chuyển vaccine đi đến các địa phương khác cũng phải có trang thiết bị để duy trì nhiệt độ này thì mới đảm bảo được chất lượng vaccine.

Vaccine của hãng AstraZeneca cũng cần điều kiện tương tự, không khác nhiều so với những loại mà chúng ta đã quen sử dụng. Trong khi đó một vaccine khác của hai hãng dược lớn trên thế giới là BioNTech và Pfizer lại đòi hỏi nhiệt độ cực lạnh là âm 70 độ C để giữ được hiệu quả vaccine. Điều đó sẽ đặt ra thách thức rất lớn về trang thiết bị, tài chính cũng như kiến thức và kỹ năng để bảo quản chúng.
Yếu tố thứ hai cũng đặc biệt quan trọng, nhất là với những nước đang phát triển như Việt Nam ta, đó là giá bán. AstraZeneca từng khẳng định họ không quá coi trọng việc kinh doanh kiếm lời bằng vaccine trong đại dịch này, và vaccine của họ cũng có giá thuộc mức “bình dân” nhất so với các hãng khác hiện nay.
Vậy giá cụ thể của vaccine là bao nhiêu? Theo thông tin của hãng, mỗi liều vaccine COVID-19 được bán cho các nước châu Âu có giá là 2,16 USD. Nhưng tin vui cho chúng ta đây: AstraZeneca cho biết sẽ “ưu đãi” cho Việt Nam với mức giá thấp hơn nữa!
5. Những đối tượng nào được ưu tiên tiêm trước?
Hiện nay nhu cầu vaccine trên toàn thế giới đang rất lớn, trong khi các hãng dược chưa thể sản xuất đủ nhanh và đủ nhiều để cung cấp cho các nước. Do đó khuyến cáo của Tổ chức Y tế Thế giới đã kêu gọi tiêm trước cho hai nhóm đối tượng đặc biệt là các nhân viên y tế có nguy cơ nhiễm bệnh cao và người già từ 65 tuổi trở lên.
Tìm hiểu thêm: 7 tác dụng của socola cho cơ thể khỏe mạnh
6. Những đối tượng nào có thể được tiêm vaccine COVID-19?
Ngoài hai nhóm ưu tiên như trên thì những đối tượng được WHO khuyến cáo nên tiêm vaccine COVID-19 là các bệnh nhân mắc tiểu đường, bệnh về hô hấp, tim mạch, và những người béo phì.
Lý do cho điều này là vì nghiên cứu đã phát hiện các bệnh nền nêu trên làm tăng nguy cơ COVID-19 tiến triển nặng nếu chẳng may mắc phải. Khi đó việc điều trị sẽ cực kỳ khó khăn và khả năng hồi phục cũng không tốt bằng người khỏe mạnh.

Một nhóm đối tượng đặc biệt khác cần lưu ý là những người mắc tình trạng suy giảm miễn dịch, bao gồm cả các bệnh nhân HIV. Hệ miễn dịch bị suy yếu khiến họ dễ bị bệnh nặng hơn so với người bình thường, đồng thời quá trình tạo kháng thể sau khi được tiêm vaccine cũng khác, do đó việc tiêm vaccine cần được xem xét cẩn thận. Hiện nay các nhà khoa học vẫn đang tiến hành nhiều nghiên cứu để tìm hiểu vấn đề này, nhưng WHO khuyến cáo nhóm đối tượng này vẫn có thể được tiêm vaccine COVID-19 sau khi tham vấn với bác sĩ.
Phụ nữ có thai cũng là đối tượng cần quan tâm khi nói đến việc tiêm chủng. Trong thai kỳ, hoạt động của hệ miễn dịch bị thay đổi so với bình thường, ngoài ra khả năng mầm bệnh truyền từ mẹ sang con qua nhau thai cũng là vấn đề phức tạp. Vì lý do đó mà một số loại vaccine thông thường hiện nay không được tiêm cho phụ nữ có thai để đảm bảo an toàn cho cả mẹ và bé.

Các nhà khoa học đã nhận thấy phụ nữ mang thai có nguy cơ diễn tiến bệnh nặng hơn nếu mắc COVID-19, nhưng đến nay lại chưa có nhiều nghiên cứu để kết luận về độ an toàn của vaccine đối với họ. Do đó khuyến cáo hiện nay của WHO là có thể tiêm ngừa vaccine COVID-19 cho các bà bầu nếu bác sĩ đánh giá lợi ích nhiều hơn rủi ro.
Như vậy phụ nữ mang thai nếu nằm trong nhóm ưu tiên (nhân viên y tế hoặc có bệnh nền) vẫn có thể được tiêm vaccine sau khi tham vấn với bác sĩ.
Tương tự đối với phụ nữ đang cho con bú, WHO cho biết họ có thể được tiêm vaccine nếu có các yếu tố ưu tiên, và sau khi tiêm cũng không cần ngưng cho con bú.
7. Người đã từng mắc COVID-19 có tiêm vaccine được không?

Hiện nay khoa học vẫn chưa hiểu rõ về vấn đề miễn dịch sau khi khỏi bệnh COVID-19. Thời gian kháng thể tồn tại có thể kéo dài hoặc ngắn tùy cơ địa mỗi người, do đó không ai biết chắc một người sau khi khỏi bệnh có thể miễn nhiễm với SARS-CoV-2 trong bao lâu.
Vẫn cần thêm nhiều nghiên cứu nữa để khẳng định COVID-19 có thể tái nhiễm sau khi khỏi bệnh hay không, và thời gian là bao lâu. Hiện tại theo khuyến cáo của WHO, những người từng mắc COVID-19 vẫn có thể tiêm vaccine, tuy nhiên họ có thể chờ nhiều nhất là 6 tháng để nhường cho những người cần vaccine hơn tiêm trước.
8. Đối tượng nào không nên tiêm vaccine?
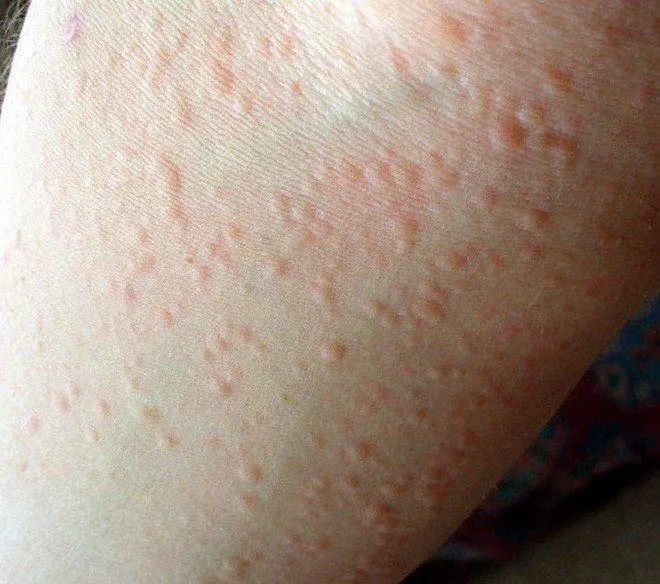
Cũng như tất cả các loại thuốc hay vaccine khác, vaccine COVID-19 có chống chỉ định đối với những người bị dị ứng bất kỳ chất nào có trong sản phẩm. Các thành phần này thường được ghi rõ trên vỏ hộp và nhãn dán bên ngoài lọ vaccine.
Hoạt động của hệ miễn dịch cũng thay đổi tùy theo lứa tuổi. Nhiều loại vaccine có cách tiêm khác nhau đối với các độ tuổi khác nhau. Vaccine COVID-19 của AstraZeneca hiện chưa được nghiên cứu nhiều ở những người dưới 18 tuổi, do đó WHO khuyến cáo trẻ em và thanh thiếu niên dưới độ tuổi này tạm thời chưa nên tiêm cho đến khi có các bằng chứng khoa học chi tiết hơn.
9. Vaccine này có chống được các biến thể mới xuất hiện gần đây không?
Câu hỏi này hiện vẫn chưa thể trả lời chắc chắn. Các biến thể mới của SARS-CoV-2 liên tục xuất hiện với tốc độ đáng lo ngại, trong đó một số biến thể mới được phát hiện còn có khả năng vô hiệu hóa các vaccine hiện có.
Tổ chức Y tế Thế giới đã đánh giá toàn bộ dữ liệu về tác dụng của vaccine đối với các biến thể quan trọng, và khuyến cáo vẫn nên triển khai tiêm vaccine. Tổ chức này đề nghị các quốc gia nên cân nhắc giữa lợi ích và rủi ro tùy vào tình hình cụ thể tại mỗi nước.
10. Vaccine không phải là “thuốc tiên”, và không thay thế được các biện pháp phòng ngừa khác!
Đây là thông điệp luôn được nhắc lại nhiều lần kể từ thời điểm đại dịch COVID-19 bắt đầu bùng phát cho tới nay, và chắc chắn vẫn còn nguyên giá trị về sau này. Thuốc và vaccine có thể tiêu diệt virus, nhưng không thể quét sạch hoàn toàn nếu con người chủ quan lơ là trước dịch bệnh.
Bất kỳ loại thuốc hay vaccine nào cũng đều có tỷ lệ hiệu quả nhất định, và trong hầu hết trường hợp thì tỷ lệ này không thể đạt đến 100%. Đó là chưa kể cơ thể chúng ta cần có thời gian vài tuần để làm quen và tạo ra miễn dịch đủ mạnh chống lại mầm bệnh. Trong thời gian đó không có gì bảo vệ chúng ta trước COVID-19 ngoài những biện pháp thông thường. Nếu không thực hiện phòng ngừa cẩn thận, rất có thể chúng ta sẽ mắc bệnh dù đã tiêm vaccine.

>>>>>Xem thêm: Những dấu hiệu có thể bạn đang mắc chứng ngưng thở khi ngủ – Rất thường gặp nhưng lại khó thấy
Và cuối cùng là vấn đề chi phí. Nếu so sánh thì việc rửa tay, đeo khẩu trang và giữ khoảng cách ngay từ lúc còn khỏe mạnh rõ ràng rẻ hơn rất nhiều so với hai mũi vaccine hay một đống thuốc thang và viện phí nếu chẳng may mắc bệnh. Vậy nên trong lúc chờ đợi có đủ vaccine cho tất cả mọi người, chi bằng chúng ta hãy tuân thủ đúng các quy định và thực hiện các biện pháp phòng ngừa cho bản thân cũng như cộng đồng.
COVID-19 và cảm cúm thông thường: Bạn đã biết 10 điểm khác nhau giữa chúng hay chưa?
Phòng chống COVID-19: Mách bạn 12 cách bảo vệ bản thân hiệu quả nhất
